Une thérapie moins invasive pour une vie aussi normale que possible.
- permet d'attendre une transplantation
- exécution facile
- traitements moins invasifs qu'en extracorporel
- pas d'anticoagulation nécessaire

La dialyse péritonéale (DP) est la meilleure forme de thérapie pour des patients pédiatriques en attendant la transplantation1. Elle est facile à réaliser, moins invasive qu'un traitement extracorporel et ne nécessite pas d'anticoagulation. Ce qui est le plus important pour l'enfant et sa famille : la DP peut être pratiquée à la maison. Fresenius Medical Care offre une gamme complète de thérapies adaptées aux besoins spécifiques de la DP en pédiatrie :
- PD-Paed Plus
- sleep•safe harmony
- Body Composition Monitor BCM
| Le système PD-Paed Plus – La DP pour les plus petits des patients | |
|---|---|
| Un système préassemblé et simple d’utilisation | PD-Paed Plus est un système de tubulures pour les premiers traitements des prématurés, des nourrissons et des jeunes enfants qui ont une insuffisance rénale aigüe ou chronique. C’est un système simple d’utilisation et prévu pour un usage clinique exclusivement. |
| Une administration flexible du traitement |
|
| Des caractéristiques axées sur la sécurité |
|
| Des traitements adaptés aux jeunes patients |
|---|
| sleep•safe harmony est un dispositif pour traiter les enfants sous DP automatisée, généralement la nuit, à domicile. Il apporte une grande flexibilité permettant d’adapter le traitement aux besoins individuels du patient : |
| Des débits ajustables à la prescription de petits volumes |
| Un set pédiatrique dédié aux petits volumes |
Option permettant d’effectuer une «Adapted APD (aAPD)» (DPA adaptée) en modifiant le temps d’arrêt et le volume de remplissage. |
| Donner aux parents le choix dans le traitement et son confort |
|---|
| Animation intégrée au dispositif pour vous guider dans la procédure de traitement |
| Le système de pompe hydraulique silencieuse permet une bonne nuit de sommeil |
La technologie PIN réduit le nombre de gestes à risque associés à la déconnexion et le reconnexion (calculé en prenant en compte 4 connexions de poches par jour et par ordonnance) |
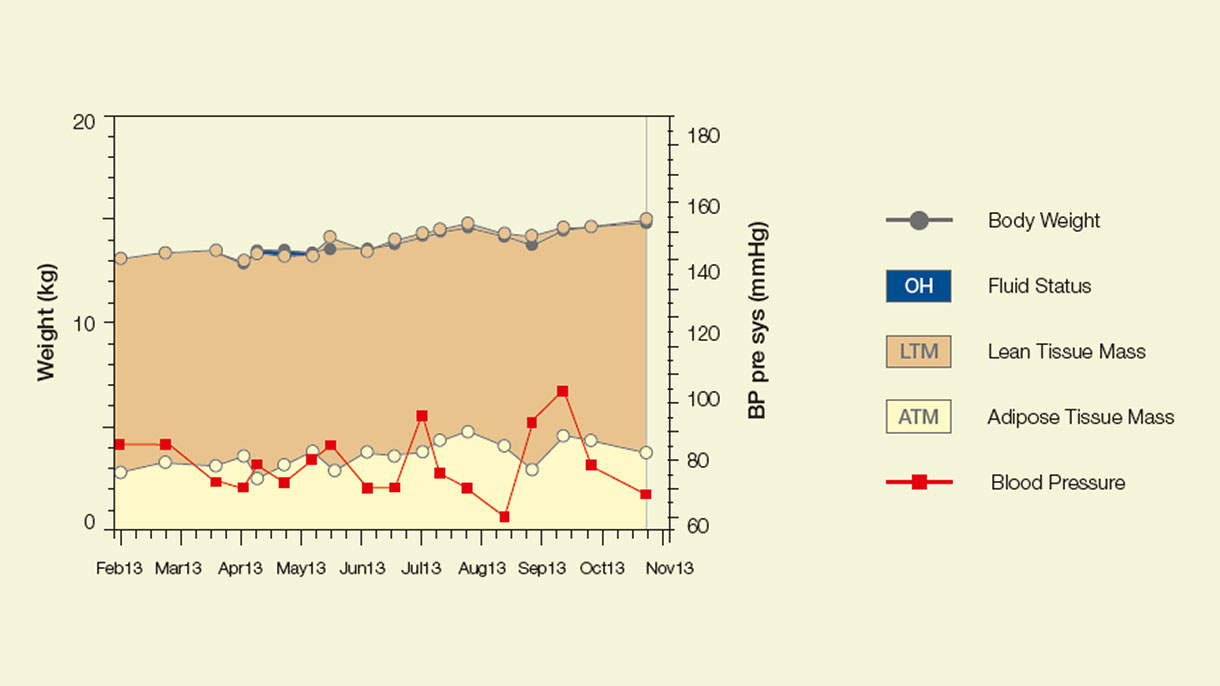
Chez les enfants dialysés il n’est pas toujours facile de différencier un gain de poids lié à la croissance ou à une surcharge hydrique. Le BCM-Body Composition Monitor permet d’évaluer l’état d’hydratation et la composition corporelle (indices de masse maigre et grasse) des patients grâce à la bio impédance spectroscopique.
- des résultats précis et reproductibles
- basé sur des zones de référence pédiatriques typiques 8
- facile à utiliser et non invasif
- valable pour les enfants ayant un poids corporel ≥10 kg 9, 10
- analyse facile des données à l'aide du FMT (Liquid Management Tool) sur un ordinateur